重症肺炎挤满医院 “白肺”比例到底多少
通常认为,65岁以上是发生重症肺炎的高危因素,但实际上奥密克戎造成的重症肺炎,多数是80岁以的高龄老人。真正的“白肺”比例不是太高,它是“最重最重”的一个类型。
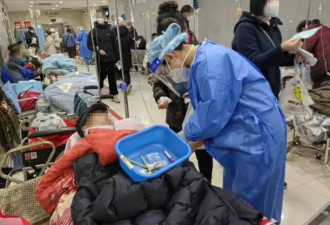
感染新冠的第11天,孙丽水(化名)还没有等到床位。上周四,她的肺部出现大面积感染,医院床位排到80多号。
与床位同样紧张的是急诊室座位。平安夜凌晨4点,120把症状加重的孙丽水送到北京市一家郊区医院的急诊。原本宽敞的过道里三层外三层挤满了病人,留观室50多个输液座位坐满后,加了十几张平车和轮椅。
“即使这样,也远远不够,留观室门口还排着长长的队伍。”好在孙丽水去的第二家医院临时搭建了输液场地。“护士推着输液车穿行时,走廊上的轮椅得临时挪开。”
12月26日,国家卫健委发文将“新型冠状病毒肺炎”更名为“新型冠状病毒感染”。然而令很多人费解的是,各地医院里却似乎迎来了一波肺炎高峰。
四川大学华西医院呼吸内科刘春涛教授告诉“医学界”,床位紧缺的现象太普遍了,医院已经尽量把医生和床位都留给新冠患者,但急诊室每天仍有很多排队等待入院的患者。
重症肺炎多发生在80岁以上高龄老人
刘春涛在华西新院区、四川大学华西天府医院呼吸内科工作。他介绍道,医院几乎把所有外科手术停掉,外科变成内科收治新冠肺炎的病人。“外科就收轻一点的,内科收偏重一点的,呼吸科收再重一点的,ICU收最重的。”
现在收治住院患者需要考虑两个指标:肺部病变情况和患者的氧合指数。氧合指数在300mmHg以下的,考虑收住院治疗;200mmHg以下的,收进呼吸科;更低的,收到ICU。

北京大学第三医院急诊室输液区内,座位已满,排队需3小时。(拍摄:陈丽金)
据北京协和医院发布的呼吸与危重症医学科新冠肺炎诊疗参考方案[1],氧合指数在300mmHg以下,则已经达到重型感染者的标准。
刘春涛表示,通常认为,65岁以上是发生重症肺炎的高危因素,但实际上奥密克戎造成的重症肺炎,多数是80岁以的高龄老人。病房内50岁以下的重症肺炎感染者占比极少,大都有基础性疾病。他说,“高龄老人全身脏器功能比较差,感染新冠后,一是肺炎比较重,二是免疫功能比较差,发生肺炎后,很快引起其他的脏器功能受损。”
此外,刘春涛教授的团队从临床上观察到,出现肺炎可能比新冠早期症状要延迟6-7天。有些老人先出现发烧、咳嗽、咳痰、肌痛这些症状,症状没有缓解,进而出现呼吸困难;也有的人症状已经明显缓解,退烧几天后突然出现气急,肺部CT显示,病变很严重。
遇到高龄老人,刘春涛会反复叮嘱并写在病历上:一旦感觉呼吸困难,呼吸频率大于20次,或者指脉氧仪测的氧饱和度小于93%,一定马上去医院。
解放军呼吸病研究所原所长刘又宁教授认同上述说法,新冠肺炎大多在发病的5-10天出现。典型的影像学改变是肺部CT出现多发的、片状的磨玻璃状阴影。一旦临床表现上发现有肺炎,应该及时在医院治疗,肺炎治疗越早效果越好。
“年轻人感染肺炎后,基本没有死亡风险,这跟老人完全相反。”病毒学家常荣山指出,中国正在步入老年化社会,但在中国的公共卫生领域,老年人是最边缘的人群。海外的情况是,养老机构、老年社区,都注重对老人的防护,从疫苗到药物都优先供应老人。
“面对全国性的老人肺炎感染,不要管是‘新冠’还是‘旧冠’,当务之急是对症治疗,把肺炎治好。”他说。

北京大学第三医院急诊室抢救室内,患者在接受治疗。(摄影:陈丽金)
不要滥用“白肺”的概念
近日,“白肺”一词突然被各种网络文章提及,并屡见于热搜,引来民众大量关注,甚至进而造成恐慌。央视前主持人樊登描述其父亲去世时“肺部已大面积变白”, 此后“白肺”更是成为众人议论的热词。
实际上,“白肺”是一种肺部影像学表现的“口语化描述”。人的肺里存储着大量的气体,密度很低,在 X 线胸片或 CT 图像上正常的肺组织表现为“黑色”。当肺组织发生感染、产生炎症时,肺组织的密度会增高,严重的感染蔓延到整个一侧甚至两侧的肺组织,在影像学上表现为白茫茫的一片[2],俗称“白肺”。
除了肺部感染外,放疗引起的放射性炎症、肺肿瘤、肺不张、呼吸窘迫综合征、胸腔积液、药物性肺损伤、职业性肺病等诸多情况,都可以引发肺组织实变,在影像学上也表现为“白肺”。在临床上,“白肺”往往意味着病变较重,发展迅速,治疗较棘手,需要及时干预和处理[2]。
但值得注意的是,眼下“白肺”一词在网络上有被“滥用”之嫌。国家卫生健康委医政司司长焦雅辉在12月27日召开的国务院联防联控机制新闻发布会上指出:“现在网络上大家说的‘白肺’有的不是真正的白肺,有的没有达到很严重的程度,把它误称为‘白肺’。”
刘春涛也持同样观点:“真正的‘白肺’比例不是太高。”他指出,新冠肺炎起病时,在影像学上多呈正常或毛玻璃样表现,随着病程的推进与病情的加重,患者肺组织可能出现实变。“白肺”意味着几乎整个肺组织都发生了实变,是“最重最重的一个类型”。
“医学界”检索关键词发现,国内外的一些小样本研究数据表明,感染奥密克戎毒株的住院患者中,具有肺部影像学病变的比例约为13%~32%,显著低于此前流行的非奥密克戎毒株[3-5]。
而刘春涛教授从实际经验出发进行估计,包括门诊患者和住院患者在内,具有肺部炎症表现的比例大约在5%左右,但考虑到庞大的感染者基数,这仍然会对医疗系统造成巨大的冲击。
在肺炎救治方面,首先要区分病毒性肺炎和细菌性肺炎,两者的治疗方式完全不同。刘春涛介绍,往年肺炎患者中绝大多数为细菌性肺炎,即使在流感季节,由流感病毒引发的肺炎也较少见。但现在医院里的新冠肺炎患者,大多表现为“典型的病毒性肺炎”。
“重症新冠肺炎真的很难治,许多患者已经发病十来天,错过了口服抗病毒药物的时机了。”刘春涛表示,“治疗关键在于患者能否扛过第一个星期因新冠肺炎导致的严重呼吸衰竭,这是最麻烦的问题。”
刘春涛从专业的角度介绍了临床上对这类肺炎患者的诊疗措施:首先是抗病毒治疗,即使患者已经错过了发病后5天内的治疗时机,但病变还在进展,证明病毒还在复制,我们可能还是会给他们使用抗病毒药物。
其次是怎样改善患者的通气与氧合。我们一般从鼻导管吸氧开始,到面具吸氧、经鼻高流量氧疗,再到插管上呼吸机,从无创到有创,一步步来。
对于已经出现缺氧、有可能会进一步加重的患者,使用糖皮质激素可能有效,但时间不能太长、量不能太大,以免造成继发感染。
对于炎症反应非常强烈、进展很快的肺炎患者,检查表明炎症因子水平非常高,可以考虑使用抗炎的单克隆抗体,如托珠单抗等。
下个月或将出现新的肺炎高峰
各地出现新冠感染所致的肺炎患者之后,最近网上传言称,“北方出现德尔塔和奥密克戎共循环或者重组”。
12月28日,中国疾控中心病毒所所长许文波表示,这是谣言。国内监测没有发现德尔塔病毒再循环。12月1日以来的奥密克戎基因组测序提示,BA.5.2和BF.7是占全国流行的绝对优势,占约80%。
据许文波介绍,目前全国检出9个奥密克戎亚型毒株正在流行,这些亚型没有发现有特征性的基因组突变。同时,从12月1日到目前,一共发现31个奥密克戎亚分支输入国内,仍是BA.5.2和BF.7占优势。
“医院的肺炎患者近期越来越多,但这并不意味着奥密克戎所致的肺炎发病率增高了。”刘又宁称,之所以出现这一现象,是因为感染新冠的基数在增加。整个北京市往少了估算,也有100万以上的人感染新冠。假设肺炎发病率低到1%,那就有1万个人。
“奥密克戎致病性大大减弱。同样是肺炎,早期原始病毒肺炎重症患者10个可能死5个,现在可能有1-2个死亡病例,就这么大差距!”刘又宁说。
常荣山认为,更值得注意的是许文波在12月20日的发言,XBB、BQ.1等免疫逃逸能力更强的变异株已经进入我国。“下个月的肺炎患者或许比现在还要多。”他说,“北京11月份感染的人不排除在1月份会被XBB、BQ.1等第六代亚分支再感染,因为它的免疫逃逸能力比BF.7还要强。”
在新加坡,XBB、BQ.1等第六代亚分支在两个月内从非主流变异毒株变成占比65%的毒株。12月9日,美国疾控中心发布的最新数据显示,美国新增新冠确诊病例中,大约68%为BQ.1和BQ.1.1感染,大约4.7%为XBB感染(三者占比合计72.7%)。
12月13日,美国哥伦比亚大学研究学者在《Cell》发表的论文证实,BQ.1、BQ.1.1、XBB和XBB.1这些奥密克戎亚型具有目前已知最强的逃逸中和抗体的能力,能够中和早期奥密克戎的单克隆抗体对这几个奥密克戎亚型基本无效。
“国内已经有了,它正在不停地爬坡,跟BF.7/Ba5.2这两种主要流行株进行搏斗并将占据上风。如果国内也像新加坡一样,老人白肺的情况会比现在还要严重。XBB毒株造成德国出现28%左右的重复感染。”常荣山说。
他表示,虽然海外分析的数据表明,再感染的症状都比第一次要轻,第三次又要比第二次轻,但那是在全人群的免疫屏障率高于60%以上混合免疫背景下的,而我国的情况与此不同,免疫屏障过低,一旦流行,再感染率可能就要高于其它国家。“现在奥密克戎毒株的症状就算再减轻20%-30%,对老年人的致命性冲击也是一样的,除非致病性减轻到80%以上。”
常荣山建议关注住院的人数增多形成的医疗挤兑现象。老年人感染肺炎后的住院周期一般超过14天,治疗周期长,床位周转慢。医疗挤兑发生后,死亡概率会较平常增高。
刘春涛表示,外科平时没有处理过内科的病人,收治新冠病人后,需要内科医生多参与。此外,新冠肺炎如果合并肾功能不全、心功能不全、糖尿病、肝硬化等等之类的患者需要多个科室合作。“我们现在会诊压力非常大,新院区一天有40多个会诊,本部呼吸科的会诊量超过了平时的4倍以上!”
















网友评论